Articles
- Page Path
- HOME > Korean J Community Nutr > Volume 27(4); 2022 > Article
- Research Article 미숙아 식이 관련 현황과 가정지원 커뮤니티 케어 요구도
-
전지수
 , 서원희
, 서원희 , 황은미
, 황은미 , 김부경
, 김부경 , 최의경
, 최의경 , 이장훈
, 이장훈 , 신정희
, 신정희 , 한영신
, 한영신 , 정상진
, 정상진
- Dietary Status of Preterm Infants and the Need for Community Care
-
Ji Su Jeon
 , Won Hee Seo
, Won Hee Seo , Eun mi Whang
, Eun mi Whang , Bu Kyung Kim
, Bu Kyung Kim , Eui Kyung Choi
, Eui Kyung Choi , Jang Hoon Lee
, Jang Hoon Lee , Jeong Hee Shin
, Jeong Hee Shin , Young Shin Han
, Young Shin Han , Sang-Jin Chung
, Sang-Jin Chung
-
Korean Journal of Community Nutrition 2022;27(4):273-285.
DOI: https://doi.org/10.5720/kjcn.2022.27.4.273
Published online: August 31, 2022
2고려대학교 안산병원 소아청소년과, 교수
3(주)뉴트리아이, 생애주기 식생활연구소, 소장
4아주대학교 의과대학 소아청소년과, 교수
5고려대학교 구로병원 소아청소년과, 교수
6(주)뉴트리아이, 생애주기 식생활연구소, 대표
7국민대학교 식품영양학과, 교수
1Student, Department of Food and Nutrition, Kookmin University, Seoul, Korea

2Professor, Department of Pediatrics, Korea University College of Medicine, Ansan, Korea

3Director, Nutrii Co., Ltd. Research Institute of Food&Life Cycle, Seoul, Korea

4Professor, Department of Pediatrics, Ajou University School of Medicine, Suwon, Korea

5Professor, Department of Pediatrics, Korea University College of Medicine, Seoul, Korea

6CEO, Nutrii Co., Ltd. Research Institute of Food&Life Cycle, Seoul, Korea

7Professor, Department of Foods and Nutrition, Kookmin University, Seoul, Korea

-
Corresponding author:
Sang-Jin Chung, Tel: +82-910-4777, Fax: +82-910-5249,
Email: schung@kookmin.ac.kr
- 103 Views
- 2 Download
- 0 Crossref
- 0 Scopus
Abstract
Objectives
This study compared the nutritional intakes of early and late preterm infants in a neonatal intensive care unit (NICU) and at home. The dietary problems and the need for community care services for premature infants were further investigated.
Methods
This is a cross-sectional and descriptive study on 125 preterm infants and their parents (Early preterm n = 70, Late preterm n = 55). The data were collected by surveying the parents of preterm infants and from hospital medical records.
Results
No significant differences were obtained between the early and late preterm infant groups when considering the proportion of feeding types in the NICU and at home. Early preterm infants were fed with a greater amount of additional calories at home and had more hours of tube feeding (P = 0.022). Most preterm infants had feeding problems. However, there was no significant difference between early and late preterm infants in the mental pain of parents, sleeping, feeding, and weaning problems at home. Many parents of preterm babies had no external support, and more than half the parents required community care to take care of their preterm babies.
Conclusions
Regardless of the gestational age, most preterm infants have several problems with dietary intake. Our study indicates the need to establish community care services for preterm infants.
Published online Aug 31, 2022.
https://doi.org/10.5720/kjcn.2022.27.4.273
Abstract
Objectives
This study compared the nutritional intakes of early and late preterm infants in a neonatal intensive care unit (NICU) and at home. The dietary problems and the need for community care services for premature infants were further investigated.
Methods
This is a cross-sectional and descriptive study on 125 preterm infants and their parents (Early preterm n = 70, Late preterm n = 55). The data were collected by surveying the parents of preterm infants and from hospital medical records.
Results
No significant differences were obtained between the early and late preterm infant groups when considering the proportion of feeding types in the NICU and at home. Early preterm infants were fed with a greater amount of additional calories at home and had more hours of tube feeding (P = 0.022). Most preterm infants had feeding problems. However, there was no significant difference between early and late preterm infants in the mental pain of parents, sleeping, feeding, and weaning problems at home. Many parents of preterm babies had no external support, and more than half the parents required community care to take care of their preterm babies.
Conclusions
Regardless of the gestational age, most preterm infants have several problems with dietary intake. Our study indicates the need to establish community care services for preterm infants.
서론
World Health Organization (WHO)[1]에서는 재태연령 37주 미만 또는 출생 몸무게 2,500 g 미만의 출생아를 미숙아(premature infant) 또는 조산아(preterm infant)라고 정의한다. 출생 체중에 따라 분류하여 발생 질환군과 이환율을 구분하는 것이 일반적이었으나, 최근에는 임상에서의 치료와 퇴원 후 가정에서의 관리의 차별화를 위하여 재태연령 34주 ~ 37주(34 0/7 ~ 36 6/7)를 후기 미숙아(late preterm, near-term)로 명칭 하여 미숙아 체계를 세분화한다[2].
국제 미숙아 출생률은 저소득 국가에서 평균적으로 12%, 고소득 국가에서는 9%에 달한다[3]. 2014년 해외의 미숙아 출생률은 미국 9.6%, 유럽 8.7%, 북아프리카 13.4%, 중국 6.9%, 인도 13.6%이었다[4]. 국내의 미숙아 출생률 현황은 2014년 6.7%, 최근 2019년은 8.1%로 증가 추세이며[5], 재입원율은 약 30%에 달한다[6]. 2020년 통계청 자료에 의하면 10년간 국내의 신생아 출생은 감소하고 있지만 초 산모 연령의 증가와 시험관아기 등의 불임 치료 시술 증가 등의 원인으로 미숙아 출생은 증가하고 있다[5]. 신생아집중치료실(neonatal intensive care unit, NICU)의 확대와 신생아 치료 방법의 발전으로 미숙아 생존지표인 1,500 g 미만의 극소저체중출생아(very low birth weight infant, VLBWI)의 생존율이 많이 증가하였으며, 1993년에는 6.6%였던 신생아사망률이 2009년에는 1.7%로 감소하였다[7]. 미숙아 출생의 증가와 사망률의 감소는 조산과 관련된 질병의 이환율 증가로 이어지며, 미숙아의 30%가 퇴원 후 3개월 이내에 재입원하고 만삭아와 비교했을 때 재입원율이 2배 높다[6]. 출산 후 1년 차에 미숙아는 약 10배, 후기 미숙아는 약 3배의 만삭아보다 많은 건강 관리 비용이 들고[8], 미국에서 조산과 관련된 연간 사회적 경제적 부담은 2005년에 미숙아 한 명당 51,600달러이고 장애를 예방하여 얻을 수 있는 노동 시장 생산성은 미숙아당 11,200달러이다[9]. 생후 1년의 충분한 영양공급이 미숙아의 체력과 뇌 성장에 중요한 역할을 하여 성장 부진은 퇴원 후의 부적절한 영양소 섭취와 관련이 있다[10]. 영유아기에 가정에서의 적절한 영양소 공급과 성장발달 관리는 재입원 예방과 성장발달에 중요하며, 이후 나타나는 학습, 정서, 행동 장애 등의 발달장애 예방에 도움이 되어 의료비를 절감할 수 있고 재입원과 장애를 예방하여 의료비용을 낮추고, 이들을 건강한 사회 성장시킬 수 있다[9]. 하지만 미숙아는 정상적인 생활에 필요한 요소인 식이, 발달, 언어, 성장 등이 부진하여 미숙아 부모는 퇴원 후 가정에서의 식사 및 생활 관리에 어려움을 겪는다. 국내에는 모유수유섭취 현황과 NICU에서의 초기 영양섭취 분석에 대한 연구가 진행되었으나[11, 12], 퇴원 전후의 미숙아의 식이 섭취 현황에 대한 논의와 미숙아를 위한 커뮤니티 케어 시스템에 대한 조사가 많지 않은 실정이고, 재태연령에 따른 퇴원 후 미숙아의 섭취를 비롯한 생활적 문제를 비교하는 연구는 거의 없다고 볼 수 있다. 또한 매우 저체중인 미숙아의 임상적 관리에 관심이 있었으며, 국내의 국가적 지원은 NICU에서의 생존, 질병 치료와 중증장애 재활에 집중되어 있다. NICU에서 가정으로의 전환한 고위험 신생아에게 가정방문간호를 실시한 결과, 부모 역할, 육아 실무 능력, 자녀와의 관계, 외상 발생 감소에 긍정적 효과가 있었으며[13], 하와이 주에서 시작된 Healthy Start Program(HSP)[14]은 고위험 신생아 가정에게 지역사회 의료보건 전문가를 연계, 가정방문 등의 지원을 하는 커뮤니티 서비스로, 모아 애착 향상, 양육 능력 향상 등의 성과로 미국 여러 주와 타 국가에서 차용되어 90년도부터 지금까지 진행되고 있다. 하지만 국내에는 퇴원 후 가정에서 생활적 문제를 가지고 있는 미숙아를 위한 돌봄 지원정책 및 지역사회 프로그램이 미흡하기에 미숙아의 퇴원 후 가정지원을 위한 커뮤니티 케어 시스템의 구축이 필요하다.
이에 본 연구에서는 재태연령 34주 미만의 조기 미숙아와 34주 이상 37주 미만의 후기 미숙아의 NICU 퇴원 전후의 식이 섭취 현황과 가정에서 생기는 문제점을 비교하고 미숙아 양육을 위한 커뮤니티 케어 서비스의 요구도를 알아보고자 하였다.
연구대상 및 방법
1. 연구 설계
재태연령 34주 미만의 조기 미숙아와 재태연령 34주 이상 37주 미만의 후기 NICU 퇴원 전후의 식생활 실태, 양육의 어려움과 관련 요인을 질문지법을 통해 파악한 횡단적 기술적 연구이다.
2. 연구 대상
본 연구는 수도권 3개 대학병원의 소아청소년과에 외래로 내원 하며 현재는 재택에서 자녀를 양육하고 있는 미숙아의 부모를 대상으로 진행되었다. 대상자의 자녀는 재태연령이 37주 미만 또는 출생체중 2,500 g 미만으로 출생했던 미숙아로, 병원을 퇴원했던 총 125명 미숙아(재태연령 22.9주 ~ 36.9주)의 부모가 연구에 참여했다. 현재 교정나이 최소 -1.4개월과 최대 57.8개월인 125명의 대상자를 조기 미숙아그룹 70명과 후기 미숙아 55명으로 분류하여 비교 분석하였다. 고려대학교 윤리위원회의 승인(IRB NO. 2019AS0178)을 받았으며 대상자 부모는 구두 및 서면 정보를 제공받았고 자발적으로 연구 참여의 동의하였다.
3. 연구 도구 및 자료 수집 방법
본 연구의 자료수집은 2019년 7월부터 2019년 12월에 대학병원 소아청소년과에 내원한 미숙아 부모의 설문조사와 병원 의료기록을 통해 이루어졌다. 병원 의무기록을 통해 산모의 분만력(birth history)과 미숙아의 신체 계측치에 대한 자료를 수집했다.
설문문항은 독일의 이른둥이부모연대(Das frühgeborene Kind e. V.) 부모대상 설문결과보고서 2019[15], Korean version of parenting stress index [K-PSI][16], 기존 연구[11, 12]를 바탕으로 NICU 퇴원과 홈케어, NICU 입원 동안, 퇴원 후 2개월 동안의 섭취 현황, 자녀 양육의 문제점, 수유 및 이유식현황과 문제점, 커뮤니티케어의 요구도에 대한 문항을 포함하여 개발되었다. NICU입원 기간은 출생부터 최초로 집으로 퇴원하는 기간을 의미하며, 재입원하였을 때의 입원기간은 제외되었다. 설문문항 중 수유할 때 생기는 문제점, 이유식 할 때 생기는 문제점, 퇴원 후 가지는 문제점을 묻는 문항은 다중 선택 문항이며, 나머지는 단일 선택 문항이다. 미숙아 양육을 위한 커뮤니티 서비스가 가장 필요하다고 생각되는 내용을 선택하는 문항에서, 섭식장애 개선을 위한 입원치료, 언어 및 작업치료, 재활치료, 특수치료, 기타 서비스 중 돌봄서비스가 필요하다고 생각되는 항목을 1순위부터 6순위까지 선택하게 하였다.
4. 자료 분석 방법
자료의 통계처리는 IBM SPSS Statistics software version 25.0 (IBM, Armonk, NY, USA)을 이용하여 분석하였다. 대상자의 특성을 분석하기 위하여 빈도와 백분율, 평균과 표준편차를 구하는 기술통계를 이용하였다. 재태연령 34주 미만 그룹과 34주 이상 37주 미만 후기미숙아 그룹의 아기와 부모의 일반적인 사항, 식생활 현황 비교, 퇴원 후 양육의 어려움, 요구도 등은 chi-square test로 비교했고 나이, 키, 체중, NICU 입원 기간 등은 independent- sample t-test로 비교분석 했다. 결과 값은 연속형 변수는 평균 ± 표준편차로 표시하였고, 명목형 변수는 빈도와 백분율로 나타냈다. 미숙아 양육을 위한 커뮤니티 케어 서비스 문항분석은 1순위는 1점, 6순위는 6점에 해당하며, 응답자는 공동순위를 부여할 수 있다. 응답자가 순위를 부여하지 않은 문항은 6순위로 고려하여 6점을 부여하였다. 순위변수를 연속변수로 변환하여 평균으로 나타내었으며, 낮은 점수 일 때는 높은 순위를 가지는 항목이다. 모든 분석에서 유의수준은 양측검정 P < 0.05이다.
결과
1. 대상자의 일반적인 특성
본 연구에 참여한 대상자의 일반적인 특성은 Table 1과 같다. 전체 125명의 평균 재태연령은 32.2 ± 3.3주이며, 재태연령 34주 미만인 조기 미숙아그룹은 70명(56%), 재태연령 34주 이상 37주 미만인 후기 미숙아그룹은 55명(44%)이다. 평균 출생 몸무게는 조기 미숙아그룹과 후기 미숙아그룹 각 1,421.3 ± 483.4 g, 2,429.9 ± 481.0 g (P < 0.001), 출생 키는 각 39.5 ± 5.8 cm, 45.4 ± 3.3 cm (P < 0.001)로 두 그룹 간 유의한 차이가 있었다. 현재 평균 교정연령은 전체 8.5 ± 10.3개월이며, 각 10.7 ± 11.5개월, 5.7 ± 7.6개월로 조기 미숙아그룹이 유의적으로 많았다(P = 0.07). 교정연령의 분포는 6개월 미만 각 30(42.9%)명, 33(60.0%)명, 6개월 이상 12개월 미만 16명(22.9%), 13명(23.6%), 12개월 이상 24개월 미만 17명(24.3%), 7명(12.7%), 24개월 이상 7명(10.0%), 2명(3.6%)이었다. 미숙아의 성별, 어머니의 임신 형태, 출산 자녀의 수, 조산의 원인에서 두 그룹 간 유의적 차이가 없었다. 전체 연구 대상자의 NICU 입원 경험은 94.4%, 출생 후 NICU 퇴원 시의 평균 교정나이는 9.8주, NICU 재입원율은 17.6%이다. NICU 입원과 재입원 경험의 경우에는 두 그룹 간 유의적 차이가 없었으나, NICU 퇴원연령(P < 0.001)과 입원 기간(P < 0.001)에서 후기 미숙아그룹이 조기 미숙아그룹에 비해 유의적으로 적었다.
Table 1
General characteristics
2. NICU입원 중과 퇴원 후 2개월 간의 식이 섭취 현황
두 집단의 NICU 입원 중과 퇴원 후 2개월간 집에서의 식이 섭취 현황은 Table 2와 같다. NICU에서 수유종류는 모유와 조제유 혼합수유가 전체 85명(68.0%)이고 조기 미숙아그룹 50명(73.5%), 후기 미숙아그룹 35명(70.0%)으로 가장 많았으며, 그 다음으로는 단독 모유수유 전체 17명(13.6%), 단독 조제유수유 전체 11명(8.8%)이었다. NICU입원 중, 후기 미숙아 그룹은 18명(32.7%)이 경관영양의 경험이 있었고, 대부분 2주 전에 경구영양으로 전환되었다. 조기 미숙아 그룹의 경관영양 경험은 50명(71.4%)으로 후기 미숙아의 약 2배 이상 높았으며, 이 중 약 절반이 한 달 이상 경관영양 하였고, 입원 기간도 약 2배 길었다.
Table 2
Feeding difference between early and late preterm infants in the NICU and at home
NICU퇴원 후 2개월 간의 집에서의 섭취에서 수유종류에는 두 그룹간 유의한 차이가 없었다. 퇴원 후 2개월 간, 단독 모유수유 13명(10.4%), 모유와 조제유의 혼합수유 59명(47.2%), 모유보충제를 넣은 모유수유 3명(2.4%), 단독 조제유 수유 50명(40.0%)이었으며 두 그룹간 유의적 차이는 없었다. 조기 미숙아그룹은 단독 조제유수유가 32명(45.7%)로 가장 많았고, 그 다음으로 모유와 조제유의 혼합수유 27명(38.6%), 단독 모유수유 8명(11.4%), 모유보충제를 넣은 모유수유 3명(4.3%)이었으며, 후기 미숙아그룹은 모유와 조제유의 혼합수유가 32명(58.2%)로 가장 많았고, 그 다음으로 단독 조제유수유 18명(32.7%), 단독 모유수유 5명(9.1%)였으며, 모유보충제 사용은 없었다. NICU 입원 당시 모유를 먹었던 비율은 조제유와 혼합한 것을 포함하여 전체 81.6%이었으나, NICU 퇴원 후의 모유 섭취는 전체 60%로 감소하였다. 퇴원 후 가정에서의 수유 방법과 간격은 두 그룹이 유사하여 병으로 수유하는 것이 가장 많았고, 수유간격은 3시간 이상이 가장 많았으며 두 그룹 간 유의한 차이가 없었다. 수유 시에 열량보충 여부에는 두 그룹 간 유의적으로 차이가 있었으며(P = 0.022), 대부분이 수유 시에 열량보충을 추가로 하지 않았으나, 조기 미숙아그룹 중 9명(13.2%)이 조제유를 더 진하게 타는 방법으로 수유하였다.
3. 퇴원 후 홈케어 시 문제점
NICU퇴원 후 미숙아를 가정에서 양육할 때 부모가 가지는 일반적인 문제점은 Table 3과 같다. 가정에서 미숙아를 양육할 때 문제점이 있다고 응답한 부모는 107명(85.6%) 이었으며, 이중 조기 미숙아 부모는 57명(81.4%), 후기 미숙아 부모는 50명(90.9%)였고, 문제가 없다고 응답한 대상자 자녀의 교정연령은 6개월 미만이 11명(61.1%), 6개월 이상 12개월 미만, 12개월 이상 24개월 미만이 각 3명(16.1%), 24개월 이상이 1명(5.6%)으로 대체로 현재 나이가 어린 자녀를 양육하는 부모의 응답이 높았다(자료는 제시하지 않았음). 퇴원 후 가정에서 미숙아 양육에 겪는 전반적인 문제점은 조기 미숙아그룹의 경우 육아로 인한 부모의 만성피로가 30명(42.9%)로 가장 많았고, 권장량만큼 먹지 못함 23명(32.9%), 짧게 자고 자주 깸 18명(25.7%), 수유 후 잦은 구토 16명(22.9%), 1회 수유할 때 45분 이상 소요 15명(21.4%), 충분히 체중이 늘지 않음, 부모의 정신적 피로와 우울증 혹은 부부갈등 각 14명(20.0%)이 전체 문제점의 20% 이상이었다. 후기 미숙아 그룹도 육아로 인한 부모의 만성피로가 21명(38.2%)으로 가장 많았고, 수유 후 잦은 구토 20명(36.4%), 짧게 자고 자주 깸 15명(29.1%), 권장량만큼 먹지 못함, 충분히 체중이 늘지 않음, 부모의 정신적 피로와 우울증 혹은 부부갈등이 각 12명(21.8%)으로 두 그룹의 상위 응답 문항이 유사했다.
Table 3
General problems of early and late preterm infants after discharge from the NICU
미숙아를 가정에서 양육할 때 생기는 식이 섭취 문제점은 Table 4와 같다. 퇴원 후 2개월간 가정에서 수유할 때 문제점을 가지는 대상자는 79명(63.2%)이며, 이중 조기 미숙아그룹 41명(58.6%), 후기 미숙아그룹 38명(69.1%)으로 두 그룹 모두 전체의 반 이상이 가정에서 수유에 문제점을 가지고 있으며, 이 중 항상 문제가 있다고 응답한 경우는 45명으로 문제를 가지고 있는 대상자의 57.0% 였다. 가정에서 수유 시에 한번 수유 시에 적게 섭취는 26명(20.8%), 소화불량과 장에 가스가 차서 토함 20명(16.0%), 병을 빠는 힘이 부족하여 수유 시간이 길어짐 20명(16.0%), 위식도역류를 겪음 19명(15.2%), 잠을 자느라 먹지 않음 15명(12.0%), 배고파하지 않음 8명(6.4%) 등의 문제를 가지며, 조기 미숙아그룹은 한 번 수유 시에 적게 섭취하는 문제점이 17명(24.3%)로 가장 많았고, 후기 미숙아그룹은 소화불량과 장에 가스가 차서 토하는 문제점이 14명(25.5%)으로 가장 많았다.
Table 4
Feeding problems of early and late preterm infants after discharge from NICU
아직 이유식 경험이 없는 대상자는 38명(30.4%)이었고 나머지 87명(69.6%)는 이유식의 경험이 있는 대상자였으며 현재 교정연령의 평균은 각 1.35개월과 11.61개월이었다. 이유식의 경험이 있는 대상자 중 조기 미숙아그룹은 45명(64.3%), 후기 미숙아그룹 29명(52.7%)이며, 82명(65.6%)이 이유식 과정에서 문제점을 경험했다. 두 그룹 모두 반고형식 또는 이유식을 거부하는 문제점이 각 9명(20.0%), 11명(37.9%)으로 가장 많았고, 씹지 않음 각 8명(9.2%), 3명(10.3%), 식사 중에 다른 행동을 함 각 5명(23.8%), 3명(10.3%), 서로 상이한 질감과 경도의 혼합식품을 거부함 각 3명(10.3%), 2명(11.8%), 숟가락을 거부함 각 5명(11.1%), 0명(0.0%), 낯선 음식을 보거나 냄새를 맡으면 구토하면 서 거부 각 1명(2.2%, 3.4%)의 문제점을 가지고 있었다.
4. 커뮤니티 케어의 요구도
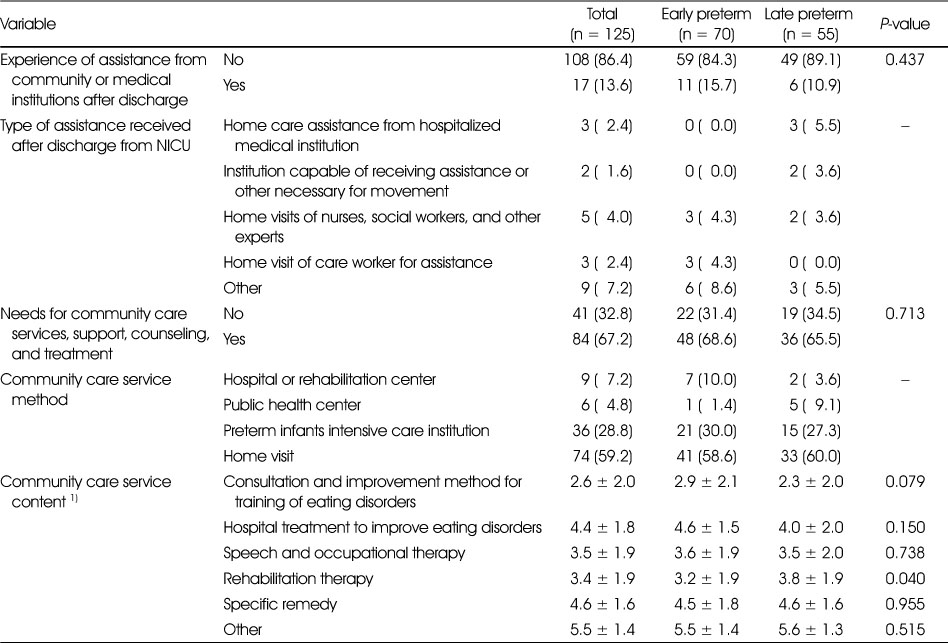
대상자의 커뮤니티 케어의 경험과 요구도는 Table 5와 같다. 퇴원 후에 지역사회나 의료시설의 도움을 받은 경험이 있는 대상자는 17명(13.6%)으로, 이중 조기 미숙아그룹 11명(15.7%), 후기 미숙아그룹 6명(10.9%)이었으며, 대다수가 외부의 도움 없이 양육하고 있었다. 조기 미숙아그룹 중 도움을 받은 경험이 있는 11명(15.7%)은 방문간호사나 사회복지사 혹은 다른 전문가의 가정방문, 재가요양보호사의 가정방문을 받은 경우가 각 3명(25.0%), 6명(50.0%)이 기타 다른 도움을 경험했으며, 퇴원 후 도움을 받은 후기 미숙아 6명(10.9%)은 입원했던 의료기관으로부터의 도움 3명(30.0%), 각 2명(20.0%)이 이동을 위한 도움이나 기타 필요한 지원을 받을 수 있는 기관을 소개, 방문간호사나 사회복지사 혹은 다른 전문가의 가정방문을 경험했다. 미숙아 양육을 위한 커뮤니티 케어 서비스, 지원, 상담, 치료 등이 필요한 응답자는 84명(67.2%)이며, 조기 미숙아그룹 48명(68.6%), 후기 미숙아그룹 36명(65.5%)으로 두 그룹 간 유의적 차이가 없었다. 커뮤니티 케어 서비스가 필요없다고 응답한 대상자의 교정나이 분포는 6개월 미만이 20명(48.8%), 6개월 이상 12개월 미만이 12명(29.3%), 12개월 이상 24개월 미만이 8명(19.5%), 24개월 이상이 1명(2.4%)으로 대체로 현재 나이가 어린 자녀를 양육하는 부모의 응답이 높았다(자료는 제시하지 않았음). 미숙아 양육을 위한 커뮤니티 케어 서비스의 원하는 방식은 가정방문이 전체 74명(59.2%), 조기 미숙아그룹 41명(58.6%), 후기 미숙아그룹이 33명(60.0%)으로 두 그룹 모두 가장 많았으며, 전체의 반 이상의 응답이었다. 그 다음으로 미숙아 집중케어 센터에서 제공되길 원하는 응답이 전체 36명(28.8%), 각 21명(30.0%), 15명(27.3%)이었다. 108명(86.4%)의 대상자는 퇴원 후에 지역사회나 의료시설의 도움을 받은 경험이 없었고, 84명이(67.2%) 커뮤니티 케어 서비스, 지원, 상담, 치료 등이 필요하다고 응답하였다. 퇴원 후에 외부의 도움을 필요로 하는 미숙아 부모의 비율이 도움을 받은 경험이 있는 비율의 약 4.5배에 달하며, 도움이 필요하지만 지원받지 못하는 경우가 많았다.
Table 5
Community care service experiences and needs
섭식장애에 대한 상담 및 개선 방법 훈련, 섭식장애 개선을 위한 입원 치료, 언어 및 작업치료, 재활 치료, 특수치료, 기타 서비스 중 미숙아 양육을 위한 커뮤니티 케어 서비스가 필요하다고 생각되는 내용을 1순위부터 6순위를 점수화 하였다. 두 그룹 모두 가장 필요하다고 생각하는 커뮤니티 케어 서비스는 섭식장애에 대한 상담 및 개선 방법 훈련이었으며, 조기 미숙아그룹은 그 다음으로 재활 치료, 언어 및 작업치료, 특수치료, 섭식장애 개선을 위한 입원 치료 순이었고, 후기 미숙아그룹은 언어 및 작업치료, 재활 치료, 섭식장애 개선을 위한 입원 치료, 특수치료 순서였다. 두 그룹 간 통계적으로 유의한 차이가 있는 것은 재활 치료였으며(P = 0.004), 조기 미숙아그룹이 더 높은 순위로 필요하다고 응답했다. 다른 항목들은 유의한 차이가 없었다.
고찰
본 연구에서 NICU 입원 중과 퇴원 후의 미숙아의 식이 섭취 현황과 문제점을 조사한 결과, 재태연령과 무관하게 NICU를 퇴원하여 가정으로 돌아간 미숙아가 식이 섭취를 비롯한 다양한 문제를 가지며, 이에 미숙아는 퇴원 후 미숙아 양육을 위한 커뮤니티 케어를 필요로 하고 있음을 알 수 있다.
NICU입원 중의 섭취는 미숙아와 후기 미숙아 그룹의 차이가 없이 모유와 조제유의 혼합수유가 가장 많았으나, 조제유와 혼합수유를 포함하여 모유수유는 전체의 81.6%이다. NICU퇴원 후 2개월간의 섭취에서는 전체의 57.6%로 모유수유 비율이 낮아지며 단독 조제유수유의 비율이 단독 모유수유만 하는 비율보다 높으므로 퇴원 후에 모유수유로의 이행이 어려움을 알 수 있다. 미숙아 그룹이 단독 조제유를 수유 한 비율은 후기 미숙아 그룹보다 높은 것으로 보아 재태연령이 낮은 미숙아가 퇴원 후 모유수유로의 이행이 더 어려움을 알 수 있으며, 퇴원 후 2개월간 수유 시에 열량보충을 한 것은 전체의 10% 이하이다. 미숙아의 모유수유의 이점(패혈증 감소 및 괴사성 장염 개선 등)은 여러 연구에서 입증된 바 있고[17, 18], 영양 보충제가 포함된 모유가 체중증가와 무기질 함량 증가 감염성 및 염증성 질환 감소 신경 발달 결과 향상에 긍정적 영향을 끼치는 연구 결과가 있어[19, 20] 모유수유가 지속될 수 있는 지원과 교육이 필요하다. 또한 퇴원 후 초기의 수유기간에 영양소와 열량의 부족과 성장지연이 많으므로 열량 강화 혹은 보충이 필요하며[21], 모유수유 교육, 모유강화제의 사용, 모유기증 등의 지원이 필요해보인다.
미숙아 부모는 가정에서 다양한 양육의 문제점을 가지고 있으며, 약 절반이 권장량만큼 먹지 못함, 수유 후 잦은 구토, 수유할 때 많은 시간 소요, 심하게 음식을 거부, 수유 시에 잠듦, 충분히 체중이 늘지 않음, 성장 부진 등의 충분하지 못한 섭취와 성장 부진 등의 문제점을 가지고 있었고, 육아로 인한 부모의 만성피로, 부모의 정신적 피로와 우울증 혹은 부부갈등 등의 부모의 육체적, 정신적 피로에 의한 문제점이 그 다음으로 높은 비율을 차지했다. 미숙아 어머니는 출산 예정일로부터 6개월 후에 외상 후 스트레스 반응과 유사한 정서적 반응을 경험하며[22], 미숙아에 대한 개인적, 경제적, 사회적인 스트레스로 인해 아동학대를 포함한 사회적 위험 빈도가 증가하고[23], 장기간의 부모 양육 스트레스가 이후 자녀의 행동 및 발달 문제를 야기시키는 등 장기적인 문제를 일으킨다[24]. 연구에 따르면, 사회적 지원과 도움은 어머니의 스트레스를 완화하고 모성역할능력, 모성상호작용 등에 긍정적인 영향을 미치므로[25] 문제해결을 위해 사회적 가정지원이 필요하다.
가정에서 겪는 양육의 어려움 중 섭취와 성장 부진의 문제가 많은 부분을 차지하며, 63.2%의 대상자가 NICU 퇴원 후 2개월간 가정에서 수유할 때 문제점을 가졌고, 36.0%가 항상 문제가 있었으며, 적게 섭취, 위식도역류, 소화불량과 장의 가스가 차는 것으로 토함, 병을 빠는 힘이 부족하여 수유시간이 길어짐, 먹지 않고 잠을 자는 등의 문제점이 있었다. 미숙아 그룹은 적게 섭취하는 문제가 가장 많았고, 후기 미숙아 그룹은 소화불량과 장의 가스가 차는 것으로 토하는 문제가 가장 많았다. 본 연구결과의 60% 이상이 퇴원 후 2개월 간 항상 수유에 문제가 있음은 수유 문제가 미숙아의 공통적인 문제임을 나타내며, 이들의 영양 섭취가 불량할 위험이 큼을 유추할 수 있다. 유사하게, 미국 필라델피아의 재태연령 25 ~ 36주 사이 미숙아를 대상으로 한 전향적 코호트 연구에 의하면, 생후 1년 동안 약 절반이 식욕부진을 겪었으며, 3명 중 1명이 수유할 때 문제점을 가졌다[26]. 비정상적인 수유 행동은 퇴원 후 수개월에서 수년 동안 지속될 수 있으며 극소저체중출생아에서 최소 6세까지 지속되어 성장실패로 이어지고 15.8%의 미숙아가 수유 장애로 재입원한 연구결과를 보여주고 있어 이를 해결하기 위해서는 만삭아에 비해 더 많은 체계적인 보살핌이 필요한 것으로 생각된다[27, 28].
이유식으로의 전환과 시행에서 다양한 어려움을 경험하는 미숙아는 65.6%로 수유할 때 보다 문제점이 많았으며, 이는 영양적인 문제를 초래할 위험이 크다. 출생 후 5 ~ 8개월에서 18개월까지인 이유식 기간은 단백질과 철 등의 영양소를 원활이 섭취하여 초기 성장에 중요한 기간이지만, 수유 시기보다 영양실조율이 증가한다[29]. 생후 첫 2년 동안의 영양 부족은 성장에 영향을 미칠 수 있으며, 2세 이전의 성장장애는 인지 및 운동발달지연에 부정적인 영향을 준다[30]. 본 연구에서도 많은 부모가 이유식의 실행에 어려움을 겪었으며, 반고형식 또는 이유식을 거부하는 문제점이 가장 많았고, 씹지 않음, 식사 중에 다른 행동을 함, 서로 상이한 질감과 경도의 혼합식품을 거부함, 숟가락을 거부함, 낯선 음식을 보거나 냄새를 맡으면 구토하면서 거부하는 등의 문제점을 가지고 있었다. 이유식 시행의 어려움은 성장 부진과 연결되며, 미숙아에게 제공되는 최초의 고형식은 에너지 밀도가 낮고 단백질, 철분 및 아연 함량이 낮은 식품인 경우가 많기 때문에 이유식 시기에 부모는 전문가의 식이 교육과 관리가 필요하다[31].
두 그룹 모두 미숙아 양육을 위한 커뮤니티 케어 서비스에서 가장 필요하다고 생각하는 내용은 섭식장애에 대한 상담 및 개선 방법 훈련이었으며, 조기 미숙아 그룹은 그 다음으로 재활 치료, 언어 및 작업치료, 특수치료, 섭식장애 개선을 위한 입원치료를 필요로 했으며, 후기 미숙아 그룹은 재활 치료보다는 언어 및 작업치료를 높은 순위로 선택하였다. 이는 후기 미숙아가 조기 미숙아보다 중증장애가 적지만, 발달의 어려움을 겪고 있음을 유추할 수 있다. 서비스의 제공 형태는 59.2%가 가정방문, 28.8%가 미숙아 집중케어센터에서 제공되기를 원했으며, Lopez 등[32]은 커뮤니티 케어를 통한 가정방문, 양육교육 제공이 모유 수유의 성공, 응급실 방문과 예정되지 않은 병원 방문 감소, 재입원 기간 단축 등의 긍정적인 효과를 보였으며 양육교육의 제공이 부모의 불안감을 줄이는 데 기여했다고 보고했다.
해외에서 시행되고 있는 미숙아 커뮤니티 케어 사례를 보면 1985년부터 시행된 하와이주의 HSP[14]는 위험 신생아를 조기식별하고 가정방문을 포함하여 지역사회 전문가의 연계 지원을 하는 커뮤니티 케어로 부모의 양육 스트레스 개선, 가족기능 촉진, 아동 건강 발달 촉진, 부모의 양육기술향상[33] 등 긍정적인 성과를 내어 미국, 캐나다, 필리핀 등 다양한 국가와 지자체에서 차용하였고, 현재 미국의 34개 주에서 101개의 프로젝트가 진행되고 있는 대표적인 신생아 커뮤니티 케어 서비스이다. 2010년도의 HSP는 지역 사회 주민, 의료 및 사회 서비스 제공자뿐만 아니라 기타 지역 조직과 협동하여 고위험 영유아의 문제를 해결하기 위해 지역 행동을 유도하는 지역 사회 행동 네트워크(Community action networks, CAN)로 확장되었고, 저소득 여성에게 훈련된 출산 보조원을 제공하는 Doula 프로그램으로 모유수유 시작률을 높이고, 유아사망률감소, 조기 산전 관리에 대한 접근성 증대 및 의료 접근에 대한 장벽 제거의 효과를 내었다[34, 35]. 미국의 Hand to Hold는 비영리단체를 중심으로 이루어지는 민간서비스로, 퇴원 한 미숙아 부모를 대상으로 양육에 필요한 미숙아 맞춤 물품 구매에 대한 정보, 미숙아를 키워본 경험이 있는 부모와 전문가의 1:1 멘토링 서비스 등 양육에 도움이 되는 자료 및 정보를 제공하며, 또 다른 민간서비스 Mealtime Notions는 작업치료, 언어치료, 물리치료를 포함하여 적절한 식이 섭취를 위한 영양서비스를 지원한다. 병원의 경우, 존스홉킨스 아동병원에서는 퇴원을 앞두고 간호사 또는 병원의 퇴원 플래너의 도움을 받아 영양공급 방법 계획, 성장발달 추적검사 안내, 가정에서 있을 수 있는 위급상황(무호흡, 질식) 등의 대처방법안내, 부모의 정서적 상담 등을 거친 뒤 퇴원하고, 퇴원 후에도, 정기검진, 예방접종 관리, 성장발달지연에 대한 모니터링을 시행한다[36]. 독일에서는 2013년, Gemeinsamer Bundesausschuss의 미숙아와 신생아 성장발육 보장을 위한 방침[37]에 따라 독일의 모든 주산기센터(Perinatal Centers)에서 고위험군에 해당하는 유아의 가족에게 상담을 제공하며, 퇴원 후 생후 1년까지 별도의 의료 및 복합 관찰, 처치 기관(Social Pediatric Center)에서 성장발달을 위한 의료 및 특수치료를 수행한다. 또한 Das Netzwerk Neonatologie[38]는 부모 그룹, 의사, 요양전문가, 조산원, 심리학자, 심리상담사, 치료사, 학자, 기업 등 미숙아 관리에 관련되는 다양한 분야에서 전문가들이 참여하여 미숙아를 키우고 돌봄에 있어 가능한 범위에서 가장 최적화된 환경을 제공한다. 미숙아 부모연대(Das frühgeborene Kind" e.V)[15]는 기존의 80여 개의 미숙아 부모 모임이 통합된 협회로, 주별로 3 ~ 17개의 지역별 자조 모임을 가지며, 이는 사회복지법에 따른 자조 활동 촉진으로 의료보험기관에서 연간 약 1억원의 지원을 받는다. 모임에서 미숙아 부모는 정보, 상담, 조언 등을 받을 수 있고, 다른 부모들과 소통할 기회를 얻는다. 이 협회는 추적관리용 수첩을 발행하며[39], 현재 대부분의 독일 전역의 종합병원 및 지역병원에서 사용되고 있다. 일본에서는 2000년 건강한 부모 자녀 21(健やか親子21) 정부정책 이후로 지자체 단위로 지역 보건사 또는 간호사의 주기적인 가정방문을 통해 육아 상담, 교육, 건강조사, 육아용품 제공 등의 양육지원을 하고 있으며, 미숙아 특수치료, 재활 치료, 상담 등의 서비스를 제공하는 여러 의료 기관과 보건소에서 협동으로 서비스를 제공하며, 이는 국민건강보험과 지자체 보조금으로 거의 무료로 지원된다[40]. 2010년의 중간 보고에서 신생아 및 영아사망률 감소, 소아 구급의료 체제가 정비되어 있는 광역자치단체의 비율 증가, 육아기간 중 부모님의 자택 흡연율, 육아에 자신이 없는 어머니의 비율 감소 등의 효과를 보고하였다[41].
반면 국내의 실정은 퇴원 후 양육에 대해 외부의 도움을 받기 어려우며, 그 형태도 다양하지 못하며 본 연구결과도 이를 나타내고 있다. 지역사회 기반의 미숙아 부모 모임, 부모 상담, 전문가의 가정방문 등이 보편적으로 자리 잡은 해외와 비교하였을 때, 지역사회의 지원이 미비할 뿐만 아니라 연구 결과로는 입원했던 병원에서의 지원이나 민간서비스조차 경험이 많지 않았다. 또한 국내의 미숙아 보건 의료 서비스는 각 기관이 분리되어 병원, 보건소, 기타전문가의 협동이 어려운 체계이며, 재활 치료 및 상담, 양육에 필요한 물품 구비에서 부모의 개인적 비용부담이 있다. 현재 국내의 미숙아 지원의 범위는 대체로 출생 직후 NICU에 입원하여 수술 및 치료가 필요한 신생아에 한정되어 퇴원 후의 재입원, 외래 및 재활 치료 등은 제외되며 법적으로는 지방자치단체 차원에서 정기적으로 미숙아의 건강진단과 예방접종 실시, 모자보건 전문가의 가정방문 보건 진료 등을 지원할 수 있으나 현실적으로는 의무조항이 아니기 때문에 체계적 시행이 어려운 상황이다[6]. NICU 설치와 저체중출생아의 의료적 지원이 확대되는 등 지속해서 미숙아 지원 정책이 마련되고 있으나, 현재까지는 개별적 관계 중심의 단편적 관리이며 퇴원 후에 재입원 예방과 미숙아 가정의 양육을 지원하는 지역사회 단위의 지원이 없어 부모 개인이 알아서 미숙아를 관리해야 하는 실정이다. 국내에서는 많지 않지만 커뮤니티 케어의 필요성이 제안되었다. 보건소 차원에서 가정방문 간호사업과 지역 단위의 자조 모임사업(미숙아 가족의 주체적, 정기적 모임)을 포함하는 미숙아를 위한 지역 중심 건강증진사업 모델을 제시되었고 보건소 차원의 양육 및 성장발달 관련 정보제공, 지속적 사례관리 및 부모교육 실시 등 제공 서비스 확대의 필요성과 상담 및 치료 레크리에이션, 자조 모임 구성 및 운영, 보건소의 의무적 가정방문을 통한 상담 및 정서적 지지를 확대한 제도를 제안되었다[6, 42].
과거에는 주로 재태연령이 아주 어린 미숙아나 출생 몸무게가 아주 낮은 극소저체중출생아와 저체중출생아를 대상으로 연구와 제도가 시행되어왔는데, 최근에는 재태연령 34주 이상 후기 미숙아를 포함하여 모든 미숙아에 대한 활발한 연구가 진행되고 있다. 이들은 중증장애를 가지고 있지는 않아 만삭아와 큰 차이가 없어 보이지만 재태연령 34주 미만의 미숙아와 마찬가지로 정상적인 생활에 어려움을 가지며, 5세가 되었을 때 발달 지연과 학교생활 문제의 위험성이 높은 것으로 보고되었다[43]. 우리나라는 재태연령 32 ~ 36주의 미숙아가 88%로 대부분을 차지하고 있으며[5], 이들은 NCIU 퇴원 후에도 미숙아 망막증, 만성호흡기질환, 뇌성마비, 인지장애, 언어장애, 행동발달장애 등의 신경학적인 질병의 발병과 재입원이 많다고 알려져있다. NICU 퇴원 후 커뮤니티 케어를 통하여 장애와 재입원을 예방하면 현재의 저출생으로 인한 미래의 노동력인구 부족과 경제적, 사회적 부담을 경감할 수 있을 것으로 기대된다[44]. 본 연구 에서는 후기 미숙아가 미숙아보다 유의적으로 퇴원기간이 짧고(P < 0.001), 경관영양의 경험이 짧지만(P < 0.001), 재입원 경험과 퇴원 후 가지는 문제점 유무에서 유의적 차이가 없고 상위 문제점의 양상이 유사하여 재태연령과 상관없이 후기 미숙아도 조기 미숙아와 유사한 문제점을 겪음을 알 수 있다.
본 연구는 NICU 퇴원 후, 미숙아를 양육할 때 나타나는 문제점의 현황과 커뮤니티 케어의 필요성을 조사하여 실제로 미숙아 부모에게 필요한 지원의 내용과 필요도를 알아보는 데에 있어 강점을 가진다. 미숙아는 가정에서 다양한 문제점과 직면하는데, 이 중 많은 수가 섭식에 대한 문제점을 가지며, 수유 및 이유식 시행의 어려움을 겪고, 두 그룹 모두 섭식장애에 대한 상담과 훈련이 1순위로 필요하다고 응답하였다. 이 결과로 보았을 때, 이전의 연구에서는 미숙아 섭식에 대한 연구와 관리가 구체적으로 언급되지 않았으나, 섭식장애의 개선을 위한 서비스의 내용이 우선으로 필요함을 알 수 있다. 또한 해외의 사례처럼 지역사회단위의 부모연대모임과 부모 상담 등의 부모의 정서적 지원을 해야 하며, 부모의 정서적 고통과 영아의 식욕부진 및 섭식장애와의 상관관계에 대한 연구로 보았을 때[45, 46], 섭식장애 개선 서비스와 부모의 정서적 지원 서비스가 함께 이루어져야 함을 알 수 있다. 본 연구는 대표성이 없어 본 연구의 결과를 일반화하기 어렵다는 제한점이 있으며, 후속 연구에서는 대상을 더 확대하여 연구될 필요가 있다.
요약 및 결론
본 연구에서는 조기 미숙아와 후기 미숙아의 NICU 퇴원 전후의 식이 섭취 현황과 가정에서 생기는 문제점을 비교하고 미숙아 양육을 위한 커뮤니티 케어 서비스의 요구도와 필요한 내용을 알아보고자 하였다. NICU 퇴원 후 가정 수유 시에 모유 섭취가 중단되는 비율이 높았으며, 미숙아 부모는 대부분 양육에 다양한 문제점을 가지고 이 중 섭식 관련 문제점과 부모의 정신건강에 대한 문제점이 높은 비율을 차지했다. 또한 이들이 수유 및 이유식 시행에 어려움을 겪고 있음을 알 수 있었고, 연구 결과는 대체로 조기 미숙아 그룹과 후기 미숙아 그룹 사이에 유의한 차이가 없었다. 미숙아 부모는 대부분 양육에 도움을 받고 있지 않았으며, 대부분 외부의 지원과 미숙아 양육을 위한 커뮤니티 케어 서비스를 필요로 했다. 미숙아 양육을 위한 커뮤니티 케어 서비스의 원하는 내용으로는 두 그룹 모두 섭식장애에 대한 상담과 훈련을 가장 필요로 했다.
국내의 미숙아 지원은 극소저체중출생아의 NICU에서의 생존과 중증장애의 치료가 우선적이며, 퇴원 후의 양육 지원과 다양한 재태연령의 미숙아를 대상으로 지원이 부족한 실정이다. 미숙아는 모든 재태연령에서 양육 시에 다양한 문제점을 가지며, 특히 수유와 이유식으로의 전환과정에서 어려움을 가져 섭식 문제를 야기시킬 수 있다. 미숙아의 섭식 문제는 성장불량과 부모의 정신적 고통, 인지 및 운동 발달지연과 관련이 있으며, 이들을 성장시켜 건강한 사회 일원으로 환원하는데 걸림돌이 될 수 있다.
본 연구는 미숙아의 NICU 퇴원 전후의 섭식 현황의 비교와 퇴원 후 섭식을 포함하여 양육에서 가지는 문제점을 조사하고 미숙아 부모의 커뮤니티 케어 서비스의 필요성을 조사함으로 미숙아 부모가 자녀 양육에 있어 어려움을 가지고, 이 중 섭식 문제와 부모의 정신건강 문제가 높은 비율을 차지하며, 커뮤니티 케어 서비스의 내용으로 섭식 문제 개선을 원함을 알 수 있었다. 따라서 섭식장애 개선과 부모의 정서적 지원의 내용을 포함한 미숙아 양육을 위한 커뮤니티 기반 케어 서비스의 도입을 통해 미숙아의 양육과 성장환경을 개선시킬 것이라고 사료된다. 또한, 더 많은 미숙아와 부모를 대상으로 그들에게 필요한 커뮤니티 케어 서비스의 내용에 연구될 필요가 있다.
Acknowledgments
This research was supported by a grant from the National Research Foundation of Korea (HI19C0273). There are no financial or other issues that might lead to conflict of interest.
References
-
World Health Organization. The prevention of perinatal mortality and morbidity. WHO expert committee World Health Organization; 1970.Report No. 457.
-
-
World Health Organization. Preterm birth [Internet]. World Health Organization; 2018 [cited 2020 Sep 1].Available from: https://bit.ly/2RWokG3 .
-
-
Korean Statistical Information Service. Population trend survey, birth, birth by province/pregnancy period [Internet]. KOSIS: 2020; [cited 2020 Jun 30].Available from: http://kosis.kr/statisticsList/statisticsListIndex.do?menuId=M_
01_ 01&vwcd=MT_ ZTITLE&parmTabId=M_ 01_ 01#SelectStatsBoxDiv .
-
-
Lee Y. A comparative study on the support policy for prematurity in some OECD countries. Health Soc Welf Rev 2016;36(4):63–96.
-
-
Behrman RE, Butler AS. In: Preterm birth: Causes, consequences, and prevention. Washington, DC: National academies press; 2007.
-
-
Lee SL. A survey on general characteristics and feeding methods of the premature infants. J Korean Diet Assoc 2008;14(4):361–370.
-
-
Choi BS, Kim JA, Sin SM. Nutritional and growth status of premature infants during neonatal period. J Nutr Health 1990;23(2):124–134.
-
-
Hawaii government. Healthy start program [Internet]. Hawaii government; 2020 [cited 2020 Sep 8].Available from: https://health.hawaii.gov/mchb/home/healthy-
start- program/ .
-
-
Fruehgeborene. The premature child "e.V. [Internet]. Fruehgeborene; 2020 [cited 2020 Sep 6].Available from: https://www.fruehgeborene.de/ .
-
-
Chung KM, Lee KS, Park JA, Kim HJ. Standardization study for the Korean version of Parenting Stress Index (K-PSI). Korean J Psychol Gen 2008;27(3):689–707.
-
-
Schanler RJ, Shulman RJ, Lau C. Feeding strategies for premature infants: Beneficial outcomes of feeding fortified human milk versus preterm formula. Pediatrics 1999;103(6):1150–1157.
-
-
O'Connor DL, Khan S, Weishuhn K, Vaughan J, Jefferies A, Campbell DM, et al. Growth and nutrient intakes of human milk–fed preterm infants provided with extra energy and nutrients after hospital discharge. Pediatrics 2008;121(4):766–776.
-
-
DeMauro SB, Patel PR, Medoff-Cooper B, Posencheg M, Abbasi S. Postdischarge feeding patterns in early-and late-preterm infants. Clin Pediatr 2011;50(10):957–962.
-
-
Elfzzani Z, Ojha S, Dorling J. Education of family members to support weaning to solids and nutrition in later infancy in infants born preterm. Cochrane Database Syst Rev 2016;2016(6):1–85.
-
-
Health Resources & Services Administration. Healthy Start [Internet]. Health Resources & Services Administration; 2020 [cited 2020 Sep 15].Available from: https://mchb.hrsa.gov/maternal-
child- health- initiatives/healthy- start .
-
-
Escarne JG, Atrash HK, David S, Baker B, Reyes M. Introduction to the special issue on healthy start. Matern Child Health J 2017;21(1):1–3.
-
-
Seo WH. In: Development of a personal and environmental cohesive health platform and service industry model to prevent premature infant disability. Ministry of Health & Welfare; 2020 Feb.Report No. 1465029165.
-
-
Gemeinsamer Budesausschuss. Vereinbarung über Maßnahmen zur QS der Versorgung von Früh- und Neugeborenen:Änderung der Richtlinie [Internet]. Gemeinsamer Budesausschuss; 2013 [cited 2020 Sep 9].Available from: https://www.g-
ba.de/beschluesse/1754/ .
-
-
Univerasitatsklinikum Schleswig-Holstein. The German Neonatal Network (GNN) [Internet]. Univerasitatsklinikum Schleswig-Holstein; 2020 [cited 2020 Sep 9].Available from: https://www.vlbw.de/ .
-
-
Frühstart. Nachsorgepass [Internet]. Frühstart; 2020 [cited 2020 Sep 6].Available from: http://www.fruehstart-
hamburg.de/ .
-
-
sukoyaka21. Healthy parent and child 21 [Internet]. sukoyaka21; 2014 [cited 2020 Sep 15].Available from: http://sukoyaka21.jp/about .
-
-
Ministry of Health, Labor and Welfare. Healthy Parents and Children 21 2nd Interim Evaluation. Ministry of Health, Labor and Welfare; 2010 Mar.
-
-
Ahn Y. Development of the model for community-based health care program for premature infants and family. Child Health Nurs Res 2002;8(2):129–140.
-
-
Yoon SW, Jin JH, Jung HJ, Song JE, Lee SA, Bae SJ. In: A plan to improve the support policy through clinical prognosis of preterm infants by gestational period. National Health Insurance Service Ilsan Hospital Research Center; 2020 Feb.Report No. 2019-20-006.
-
-
Lee HJ, Park H. Neurodevelopmental outcome of preterm infants at childhood: Cognition and language. Hanyang Med Rev 2016;36(1):55–58.
-
-
Ammaniti M, Lucarelli L, Cimino S, D'Olimpio F, Chatoor I. Maternal psychopathology and child risk factors in infantile anorexia. Int J Eat Disord 2010;43(3):233–240.
-

 KSCN
KSCN





 Cite
Cite