완경은 다른 의학적 원인 없이 12개월 동안 연속적으로 월경이 없는 상태를 말하며, 이 시기의 완경 여성은 에스트라디올(estradiol, E2)의 감소와 난포자극호르몬(follicle stimulating hormone, FSH)의 증가로 인해 과도기적 광범위한 변화를 겪게 된다. 완경 연령은 지역에 따라 차이가 있어, 우리나라를 포함한 아시아 지역 여성들은 약 46 ~ 49세인 반면, 서구유럽 여성들은 약 51세로 알려져 있다[1].
완경 여성의 신체 변화에 대해 살펴보면, 에스트로겐이 저하하여 체지방 분포를 변화시킨다. 이에 둔부와 대퇴부 지방의 축적은 줄어들고, 대신 복부에 지방이 축적하여 복부비만을 유발하고 대사이상을 초래하게 된다[2]. 이러한 복부비만과 더불어 근육 양의 감소는 유리지방산의 양을 증가시켜 인슐린 저항성과 산화 스트레스 및 염증을 유발하며, 더 나아가 제2형 당뇨병 위험 증가를 가져올 수 있다[3]. 또한 혈장 중성지방이 점차 증가하여 복부의 지방함량이 증가되는 한편, 저밀도 지단백의 증가도 일어나 심혈관 질환의 위험에 노출되기 쉬워진다[4]. 또한, 완경 여성은 항 동맥경화성 고밀도 지단백이 감소됨에 따라 혈중에 콜레스테롤 축적으로 혈전생성이 상승된다[5].
이러한 완경 여성의 신체변화는 대사증후군 유병률을 높이게 된다. 따라서 국가별 대사증후군 기준점에 차이는 있겠지만, 완경 여성의 대사증후군 유병률을 보면, 우리나라는 22.1%[6], 중국 33.5%[7], 브라질 34.7%[8]로 보고되어 있으며, 해를 거듭할수록 점차 증가하고 있는 추세이다[9]. 우리나라 완경 여성의 대사증후군 관련 연구에서 대사증후군 유병률은 연령이 증가할수록, 신체활동 정도가 낮을수록 유의하게 높았고[10], 정상군보다 영양소 섭취량이 낮았으며[11], 불안과 우울이 대사증후군 유병률에 영향을 끼친다고 보고하였다[12]. 대사증후군이란 고혈압[13], 이상 지질혈증[5], 복부비만[2], 인슐린 저항성[3] 등을 포함한 여러 위험인자의 집합체로 제2형 당뇨병과 심혈관 질환(cardiovascular disease, CVD) 및 무알코올성 지방간 등의 만성질환의 위험을 증가시킨다[14].
이러한 대사증후군의 유병률 감소를 위한 다양한 연구를 영양소의 효과측면에서 살펴보면, 탄수화물의 효과를 혈당반응으로 평가한 연구에서는 혈당지수(glycemic index, GI)가 높은 탄수화물은 인슐린 저항을 직접 일으켜, 제2형 당뇨병 위험을 높였다[15]. 탄수화물의 적정 섭취량 연구에서는 탄수화물의 섭취량이 총 에너지의 70%를 초과하거나 에너지의 40% 미만으로 섭취할 경우 사망률이 증가하였으며, 섭취량이 에너지의 50 ~ 55%에서 사망률이 가장 낮은 U자형의 사망률 형태였다고[16] 보고하였다. 지방 섭취량이 총 에너지의 약 20%의 저지방 식단으로 3년 이상 장기간 추적한 결과는 완경 여성의 대사증후군 위험 발생 저하 효과가 없었고[17], 오히려 저탄수화물 식단이 저지방 식단보다 체중감량과 심혈관 질환 위험인자 감소에 더 효과적으로 나타났다[18]. 또한 제2형 당뇨병 환자 대상에서 포화지방을 단일불포화지방 또는 다가불포화지방으로 대체 시 인슐린 저항성이 개선되었고, ω-3계 다가불포화지방산은 혈중 중성지방 감소, 염증 감소 및 심장질환에 효과가 있음을 밝혔다[19].
단백질 섭취량이 총 에너지의 20 ~ 30%를 차지하는 고단백 식단의 효과에서 혈중 중성지방은 감소한 반면, 공복혈당, 당화헤모글로빈, 혈압 등에서는 유의성이 없었다[20]. 하지만, 단백질은 근육량 손실을 방지하고 포만감을 유발하여 에너지 섭취를 줄일 수 있는 잠재적 효과가 큰 영양소로 연구에 따라서는 육류 및 가공육 대신 콩류, 견과류와 같은 식물성 단백질 식품의 공급원을 우선하여 풍부한 섭취를 권장하고 있다. 미량 영양소가 대사증후군 유병률에 미치는 효과에서, 레티놀 형태의 비타민 A는 면역기능을 높이고, 염증 유발 물질의 생성을 억제하여 만성 염증에 효과가 있으며, 비타민 C, 비타민 E, β-카로틴 등의 항산화 물질이 풍부한 식단은 심혈관질환 및 대사증후군의 예방과 관련이 있었다[21].
이상의 선행연구에서 대사증후군의 유병률 감소를 위해서는 여러 종류의 식품을 통한 다양한 영양소의 섭취가 이루어져야 할 것으로 여겨진다. 본 연구는 대사증후군 위험이 높아지는 완경 여성에 대해 대사증후군 위험인자 보유 개수에 따른 건강행태, 식행동 및 영양상태 등을 평가하여 대사증후군 진행을 늦추고 대사증후군 유병률 감소를 위한 기초자료를 제시하고자 하였다.
1. 연구대상
본 연구는 제7기 1차년도(2016)와 2차년도(2017년) 국민건강영양조사(Korea National Health and Nutrition Examination Survey, KNHNES) 원시자료를 이용하여 이차 분석하였다. 전체 대상자 16,277명 중에는 남성 7,431명, 여성은 8,846명이었다. 이들 중 연령이 만 50 ~ 64세의 완경 여성 1,641명을 추출하여 건강설문, 검진, 영양조사 자료가 없거나 1일 에너지 섭취량이 500 kcal 미만, 또는 5,000 kcal를 초과 섭취한 대상자를 제외한 1,369명을 대상으로 분석하였다.
2. 연구내용 및 방법
1) 인구사회학적 특성
조사대상자의 연령, 완경 연령, 교육수준, 소득수준, 직업상태, 결혼상태, 주관적 건강상태 등의 변수는 국민건강영양조사의 건강 설문조사 항목을 사용하였다. 교육수준은 ‘초등졸 이하’, ‘중졸’, ‘고졸’, ‘대졸 이상’으로 구분하였고, 가구소득의 수준은 ‘하위’, ‘중하위’, ‘중상위’, ‘상위’로 나누어 분석하였다.
2) 건강행태
대상자의 주관적 건강상태, 음주상태, 걷기 운동, 유산소 운동, 근력 운동 등은 건강 설문조사 자료를 이용하였다. 주관적 건강상태는 ‘좋음’, ‘보통’, ‘나쁨’의 3단계로 분류 하였고, 걷기 운동은 주 3일 이상 실천한 경우 ‘실천’으로 하였으며, 근력 운동은 주 1일 이상 실천한 경우 ‘실천’으로 간주하였다.
3) 식행동
대상자의 아침식사 빈도, 외식 빈도, 영양표시제 인지 및 이용 등의 변수는 식생활조사 자료를 이용하였다. 아침식사 빈도는 ‘주 1회 미만’, ‘ 주 1 ~ 4회’, ‘주 5 ~ 7회’로 나누었고, 외식 빈도는 ‘주 2회 이하’, ‘주 3 ~ 4회’ ‘주 5 ~ 6회’ ‘하루 1회 이상’으로 분류하여 분석하였다. 영양표시 인지여부는 ‘예’와 ‘아니오’로 분류 하였고, 영양표시 인지여부에서 ‘예’로 응답한 사람 중에서 영양표시 이용여부를 ‘예’와 ‘아니오’로 구분 하였다.
4) 신체계측
대상자의 신장, 체중, 허리둘레, 혈압, 공복혈당, 혈중 중성지방, HDL-콜레스테롤 농도는 국민건강영양조사의 검진항목 자료로 분석하였다. 전신비만은 신장과 체중을 이용한 체질량지수(kg/m2)에 따라 저체중(18.5 kg/m2 미만), 정상체중(18.5 ~ 22.9 kg/m2), 과체중(23.0 ~ 24.9 kg/m2), 비만(25 kg/m2 이상)으로 분류하였고, 복부비만은 허리둘레 85 cm 이상인 경우를 복부비만으로 하였다[22].
5) 대사증후군 진단 기준 및 분류
대사증후군 진단은 NCEP-ATPⅢ(National Cholesterol Education Program-Adult Treatment Panel III)의 기준[23]과 대한 비만학회[22]에서 제시한 복부비만 기준인 허리둘레 85 cm 이상을 적용하였다. 높은 혈압의 기준은 수축기 혈압 130 mmHg 이상 또는 이완기 혈압 85 mmHg 이상 또는 고혈압 치료를 위한 약을 복용하는 경우로 하였다. 높은 혈당 기준은 공복혈당 100 mg/dL 이상 또는 당뇨 치료를 위한 약을 복용하는 경우이며, 고중성지방혈증은 중성지방 150 mg/dL 이상 또는 이를 치료하는 약을 복용하는 경우로 하였다. 낮은 고밀도지단백(High Density Lipoprotein, HDL)-콜레스테롤 기준은 HDL-콜레스테롤 50 mg/dL 미만 또는 이의 치료를 위한 약을 복용하는 경우로 구분하였다. 본 연구 대상자는 이들 다섯 가지 위험인자 보유 개수에 따라 위험인자를 보유하지 않은 대상자는 정상군(NOR)군으로 하고, 위험인자 1 ~ 2개 보유한 대상자는 경계성 대사증후군(Pre-MetS)군으로, 위험인자 3개 이상 보유한 경우는 대사증후군(MetS)군으로 분류하였다.
6) 영양소 섭취량 및 영양상태
대상자의 영양소 섭취량 및 영양상태 평가는 국민건강영양조사의 24시간 회상법을 통한 하루 섭취한 음식과 식품의 섭취량 및 영양소 섭취량의 원시자료를 이용하였다. 영양소 적정 섭취비율(Nutrient Adequacy Ratio, NAR)은 2020 한국인 영양소 섭취기준(Dietary Reference Intakes for Koreans 2020, KDRI-2020)[24]에 제시된 권장섭취량(Recommended Nutrient Intake, RNI)에 대한 대상자의 1일 영양소 섭취량의 비율로 구하였으며, NAR 값의 상한치는 1로 설정하여, 1 이상이 되는 경우는 1로, 1보다 작은 영양소는 그 값으로 하였다[25]. 그리고, 단백질, 칼슘, 인, 철, 비타민 A, 티아민, 리보플라빈, 니아신, 비타민 C의 9종 영양소 NAR의 평균값인 평균 영양소 적정섭취비율(Mean Adequacy Ratio, MAR)을 구하여 전반적인 영양상태 질을 평가하였다. 영양소별 영양소 밀도지수(Index of Nutritional Quality, INQ)는 1,000 kcal 당 영양소 섭취량을 에너지 필요 추정량 1,000kcal 당 각 영양소의 권장 섭취량과 비교함으로써 에너지섭취량과 영양소 섭취량을 모두 고려하여 식사의 질을 평가하였다[26].
7) 통계분석
자료는 IBM SPSS Statistics 25 (IBM Corporation, Armonk, NY, USA) 프로그램을 이용하여 국민건강영양조사의 조사 부분별 가중치와 연도별 조사구수 비례의 통합비율을 적용한 통합가중치, 층화 변수, 집락변수 등을 포함한 복합표본설계 분석방법을 사용하였다. 대상자의 인구사회학적 특성, 건강행태 및 식행동 등의 비연속변수간 비교는 복합표본 교차분석을 하였고, 임상검사, 영양소 섭취량, MAR 및 INQ 등의 연속변수는 복합표본 일반선형모형 분석을 하였다. 대사증후군 위험인자 개수와 관련요인과의 관계 분석은 복합표본 로지스틱 회귀모형을 사용하여 교차비(Odds Ratio)와 95% 신뢰구간을 구하였다. 이에 교란인자 보정을 위해 식행동 및 영양소 섭취상태와의 관련성에서는 2가지 Model을 사용하였으며, Model 1은 연령을 보정하였고, Model 2는 연령과 교육수준 및 가구소득을 보정한 후 분석하였다. 모든 분석에 대한 통계적 유의성은 P < 0.05로 판단하였다.
1. 대상자의 인구사회학적 특성 및 건강행태
Table 1은 인구사회학적 특성 및 건강행태와 완경 여성의 대사증후군 위험인자와의 관계를 나타낸 것이다. 대상자의 대사증후군 유병률은 33.7%였고, 평균 연령은 NOR군 55.9세, Pre-MetS군 57.3세, MetS군 57.9세로 대사증후군의 위험인자 개수가 많은 군에서 연령이 높았으며(P-trend < 0.001), 전체 대상자의 평균 완경 연령은 49.6세였다. 교육수준과 가구소득에서 MetS군의 교육수준은 ‘초등졸 이하’ 32.0%, ‘하위’의 가구소득으로 응답한 대상자는 28.6%로 교육수준(P < 0.001)과 가구소득(P < 0.01)이 다른 두 군에 비해 낮았다. 주관적 건강상태에서도 ‘좋다’고 인식하는 MetS군 대상자는 12.6%로 NOR군(33.4%)과 Pre-MetS군(24.1%)에 비해 낮았다(P < 0.001). MetS군의 운동 실천율은 주 3일 이상 걷기 운동 65.5%, 유산소 운동 39.2% 및 주 1일 이상 근력 운동 13.9%로 NOR군(75.2%, 56.0%, 19.6%)과 Pre-MetS군(74.6%, 46.5%, 22.0%)의 운동 실천율에 비해 유의하게 낮았다(P < 0.01).
Table 1
Sociodemographic characteristics of participants according to the metabolic syndrome status
2. 대상자의 식행동
대상자의 식행동과 대사증후군 위험인자에 대한 결과는 Table 2와 같다. 외식 빈도에서 ‘주 2회 이하’외식 비율은 MetS군 75.6%, Pre-MetS군 71.6%, NOR군 55.4%였고, ‘주 5회 이상’ 외식 대상자는 NOR군 32.2%, Pre-MetS군 19.4%, MetS군 18.5%로 외식 빈도는 MetS군이 낮고 NOR군에서 높았다(P < 0.001). 영양표시제 인지율은 NOR군 90.5%, Pre-MetS군 83.3%, MetS군은 75.2%였고(P < 0.001), 이용율은 NOR군 38.2%, Pre-MetS군 28.9%, MetS군 27.0%의 비율로 나타나(P < 0.05), 영양표시제 인지율 및 이용율은 대사증후군 위험인자 개수가 많은 MetS군에서 유의하게 낮았다.
Table 2
Eating behavior of participants according to the metabolic syndrome status
3. 대상자의 인체계측 및 혈액의 생화학적 검사
완경 여성의 인체계측 및 혈액의 생화학적 검사 결과는 Table 3과 같다. 대상자의 체중은 NOR군 53.5 kg, Pre-MetS군 56.8 kg, MetS군 63.0 kg으로 증가하는 추세였고(P for trend < 0.001), 체질량지수 역시 대사증후군 위험인자 개수가 많을수록 NOR군 21.9에서 MetS군 25.9로 증가 하였다(P for trend < 0.001). 전신비만 대상자 비율을 보면, NOR군 5.0%, Pre-MetS군 24.3%, MetS군 58.4%로 대사증후군 위험인자가 많은 군에서 높았다(P < 0.001). 허리둘레는 NOR군 74.4 cm, Pre-MetS군 78.6 cm, MetS군 86.0 cm로 대사증후군 위험인자가 많은 군일수록 허리둘레가 증가 하였으며(P for trend < 0.001), 복부비만 대상자는 Pre-MetS군 15.3%, MetS군 57.1%였으나, NOR군에서는 복부비만 대상자가 없었다(P < 0.001). 수축기혈압, 이완기혈압, 공복 혈당, 중성지방 농도는 대사증후군 위험인자 개수가 많은 군일수록 높게 나타난 반면(P for trend < 0.001), HDL-콜레스테롤의 혈중 농도는 대사증후군 위험인자 개수가 많은 군일수록 낮았다(P for trend < 0.001).
Table 3
Anthropometric and biochemical characteristics of menoposal women according to the metabolic syndrome status
4. 대상자의 영양소 섭취량
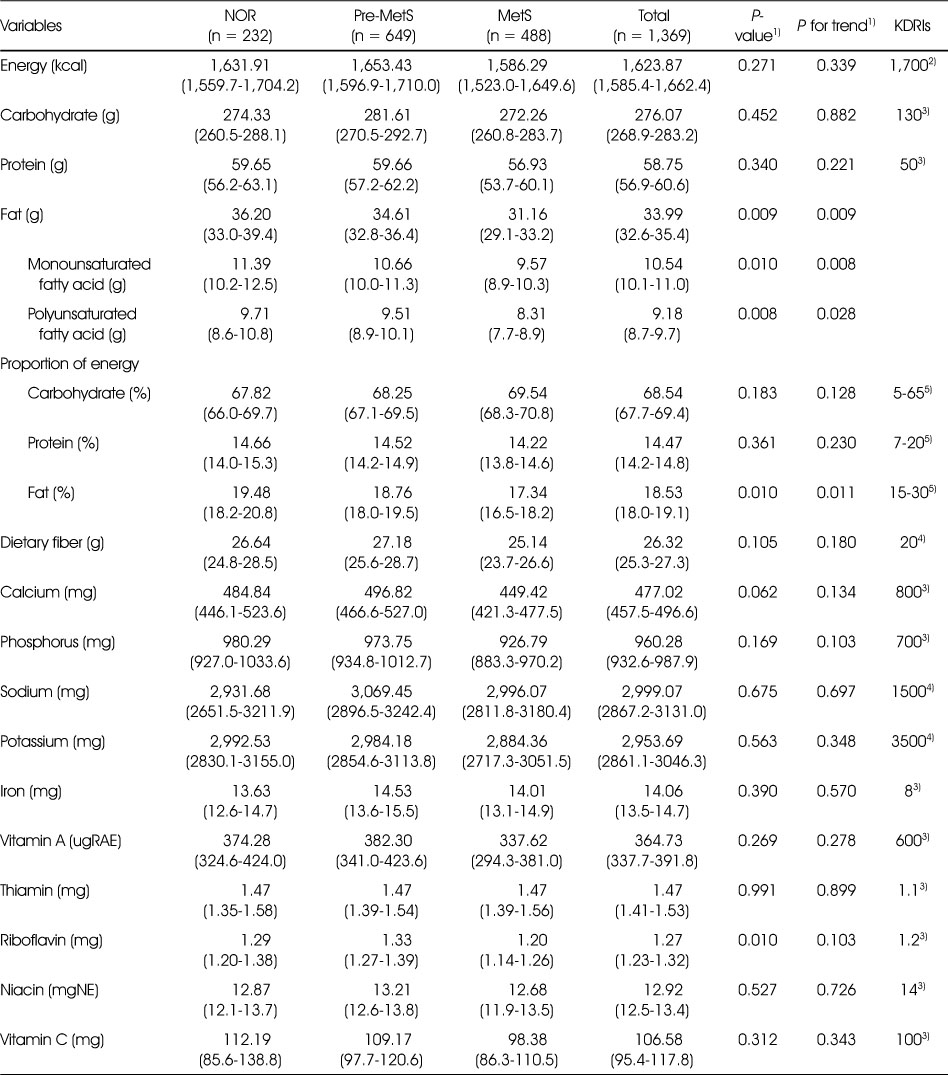
대상자의 평균 영양소 섭취량은 Table 4와 같으며, 대사증후군 위험인자에 유의한 차이가 나타난 영양소는 지방과 리보플라빈이었다. 지방 섭취량(지방 에너지 비율)을 보면, NOR군 36.20 g (19.48%), Pre-MetS군 34.61 g (18.76%), MetS군 31.16 g (17.34%)로 지방 섭취량(P for trend = 0.009)과 지방 에너지 비율(P for trend = 0.011)이 대사증후군 위험인자 개수가 많을수록 감소하였다. 그리고, 단일불포화지방산(P for trend = 0.008)과 다가불포화지방산(P for trend = 0.028)의 섭취량 역시 NOR군 11.39 g (9.71 g)에서 MetS군 9.57 g (8.31 g)으로 대사증후군 위험인자 개수가 많을수록 감소하였다. 리보플라빈 섭취량은 NOR군과 Pre-MetS군은 각각 1.29 mg과 1.33 mg인데 반해 MetS군은 1.20 mg으로 섭취량이 낮았다(P < 0.05). 또한 유의성은 나타나지 않았지만 섭취량에서 특성을 보인 영양소를 살펴보면, 에너지는 대상자 전체 평균 섭취량이 2020-KDRIs[24]의 EER(1,700kcal)보다 적었으며, 특히 MetS군의 에너지 섭취량은 1,600 kcal 미만이었다. 전체 대상자의 탄수화물 섭취량은 약 270 g 이상으로써, 2020-KDRIs[24]의 탄수화물 RI 기준량(130 g)에 비해 2배 이상 많이 섭취한 것으로 나타났으며, 탄수화물 에너지 비율은 NOR군과 Pre-MetS군 약 68%, MetS군 약 70%로, 2020-KDRIs[24]의 탄수화물 AMDR(55-65%)에 비해 높았다. NOR군과 Pre-MetS군의 칼슘 섭취량은 2020-KDRIs[24]의 칼슘 RI 기준량(800 mg)의 60 ~ 62%, MetS군은 약 56%였다. 비타민 A는 2020-KDRIs[24] RI 기준량(600 ㎍RAE)에 비해 NOR군과 Pre-MetS군은 약 62 ~ 64%, MetS군은 약 56% 섭취하였고, 비타민 C 섭취량은 MetS군(98.38 mg)에서 2020-KDRIs[24]의 비타민 C의 RI 기준량(100 mg)에 미치지 못했다.
Table 4
Nutrients intake of participants according to the metabolic syndrome status
5. 대상자의 NAR, MAR 및 INQ
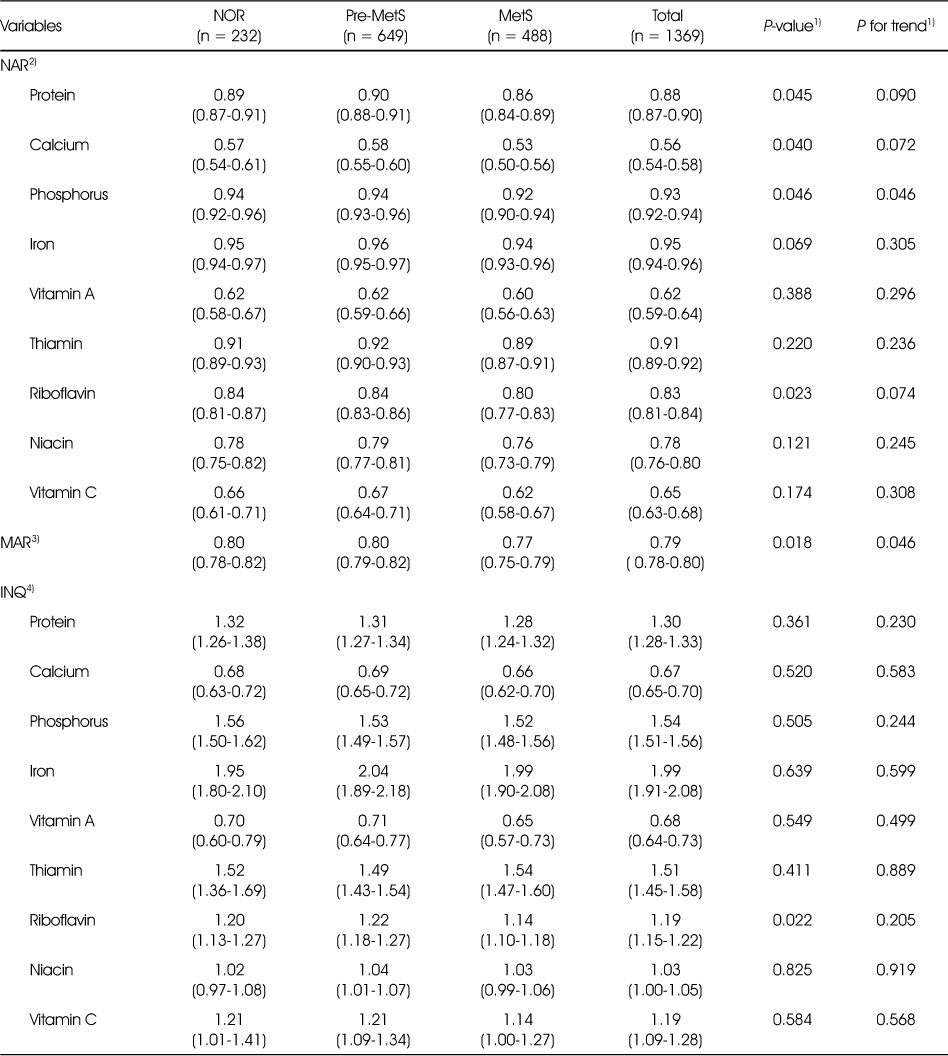
대상자의 NAR, MAR 및 INQ의 결과는 Table 5와 같다. NAR에서 단백질, 칼슘, 인, 리보플라빈의 NAR은 대사증후군 위험인자 개수가 많은 MetS군에서 낮았다(P < 0.05). 그리고 단백질, 인, 리보플라빈의 NAR은 0.80 ~ 0.94의 범위였고, 칼슘의 NAR은 0.53 ~ 0.58이었으며, 완경여성 전체에서 NAR 0.75 미만인 영양소는 칼슘, 비타민 A 및 비타민 C로 3종이었다. 9종 영양소의 MAR은 NOR군과 Pre-MetS군 0.80, MetS군 0.77로 대사증후군 위험인자 개수가 많을수록 MAR값이 낮았다(P for trend = 0.046). 대상자의 INQ 평가에서 리보플라빈 INQ는 NOR군 1.20, Pre-MetS군 1.22, MetS군 1.14였고(P < 0.05), 전체 군에서 INQ 1.0 미만인 영양소는 칼슘과 비타민 A의 2종이었다.
Table 5
Nutrient adequacy ratio, mean adequacy ratio and index of nutrient quality of participants according to the metabolic syndrome status
6. 식행동과 대사증후군 위험인자 관련 요인
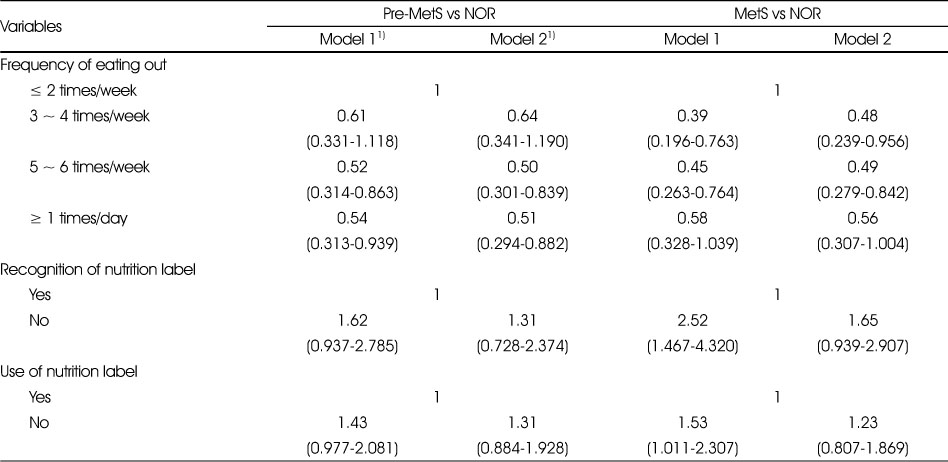
Table 6은 식행동과 대사증후군 위험인자 관련 요인의 확률을 알아보고자 NOR군을 참조 집단으로 하고, 연령을 보정한 Model 1과 연령, 교육수준, 가계소득을 보정한 Model 2의 분석 결과이다. 외식 빈도 ‘주 2회 이하’를 기준으로 했을 때, 주 ‘3 ~ 4회’외식 시 NOR군에 비해 MetS군에 속할 오즈비는 Model 1에서 0.39(95% CI:0.196-0.763)이었고, Model 2에서는 0.48(95% CI:0.239-0.956)였다. ‘주 5 ~ 6회’외식에서는 NOR군에 비해 MetS군에 속할 오즈비는 Model 1에서 0.45(95% CI:0.263-0.764)이었고, Model 2에서는 0.49(95% CI:0.279-0.842)였다.
Table 6
Risk of metabolic syndrome according to eating behaviors
그리고, 영양표시제 ‘인지’를 기준으로 했을 때, ‘미인지’시 NOR군에 비해 MetS군에 속할 오즈비는 Model 1에서 2.52(95% CI:1.467-4.320)였고, ‘이용’을 기준으로 했을 때, ‘미이용’시 NOR군에 비해 MetS군에 속할 오즈비는 Model 1에서 1.53(95% CI:1.011-2.307)이었다.
7. 영양소 섭취상태와 대사증후군 위험인자 관련 요인
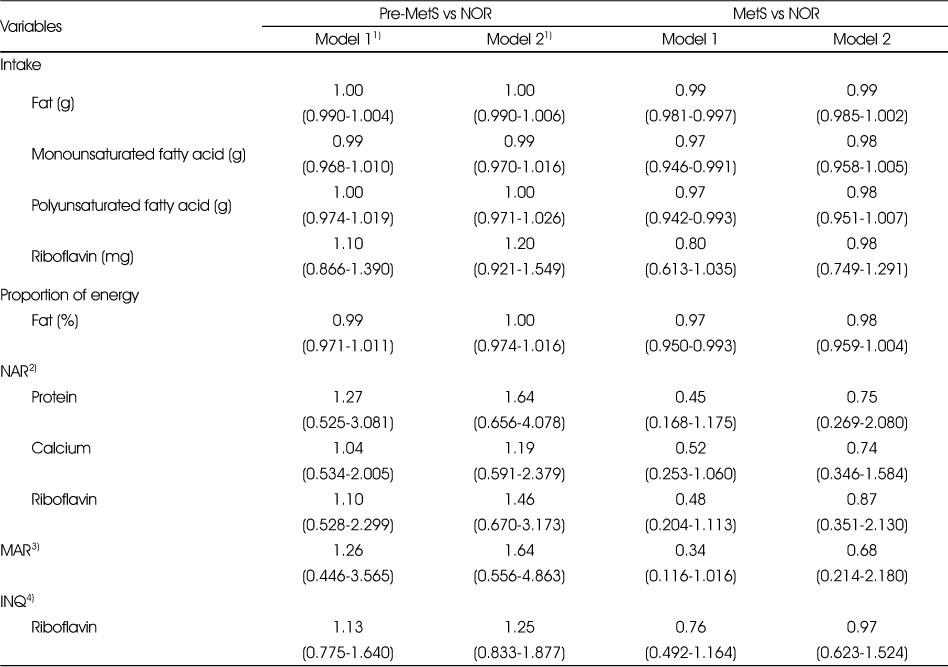
Table 7은 영양소 섭취상태와 대사증후군 위험인자와의 관련성에 대한 확률을 알아보고자 NOR군을 참조 집단으로 하고, 연령을 보정한 Model 1과 연령, 교육수준, 가계소득을 보정한 Model 2 의 결과이다. NOR군에 비해 MetS군에 속할 비율이 유의하게 나타난 결과를 살펴보면, Model 1에서 지방 섭취량 1 g 증가할수록 NOR군에 비해 MetS군에 속할 오즈비가 0.99(95% CI:0.981-0.997)이었고, 지방 에너지 비율은 1% 증가할수록 MetS군에 속할 오즈비가 0.97(95% CI:0.950-0.993)이었다. 단일불포화지방산과 다가불포화지방산의 섭취량이 1 g씩 증가할수록 NOR군에 비해 MetS군에 속할 오즈비가 각각 0.97(95% CI:0.946-0.991, 95% CI:0.942-0.993)로 나타났다.
Table 7
Risk of metabolic syndrome according to nutritional status
본 연구는 완경 여성의 대사증후군 위험인자에 영향을 미치는 요인을 알아보고자 대사증후군 위험인자 보유수에 따라 대상자를 NOR군, Pre-MetS군, MetS군으로 분류하여 식습관과 영양소 섭취상태 등을 비교 분석하였다. 본 연구에서 완경 여성의 대사증후군 유병률은 33.7%였고, 완경 전 여성과의 비교연구에서 완경 후 여성은 완경 전 여성에 비해 유병률이 2.93배 높았다고 보고하였다[27]. 대사증후군 원인의 분포를 성별로 살펴보면, 남성은 저 HDL-콜레스테롤혈증(63.4%), 복부비만(62.3%)이었고, 여성은 고중성지방혈증(73.2%)과 고혈당(69.7%)으로 나타났다[28]. 연령별 추세에서는 20 ~ 49세 대사증후군 유병률은 남성이 여성보다 높았으나, 50세 이후는 여성의 유병률이 남성을 추월하였다[29].
인구사회학적 특성과 대사증후군 위험인자 관련성 분석에서 통계적으로 유의성을 보인 변수들은 연령, 교육수준, 가구소득, 주관적 건강상태, 걷기 운동과 유산소 운동 및 근력운동 실천율이었다. 이상의 인구사회학적 특성에 대한 결과는 우리나라 성인 여성에서 교육수준과 가구소득이 낮은 경우 대사증후군 유병률이 높았던 결과[30]와 맥을 같이 하며, 완경 여성 대상 연구에서 주관적 건강상태가 ‘좋지 않다’로 인식하는 대상자는 우울의 정도가 높았다[31]. 이에 소득과 교육수준이 낮은 대상자는 건강에 대한 관심과 건강행태 실천에 소홀하고, 주관적 건강상태는 부정적으로 나타나, 이들의 복합적 요인이 불안, 우울감 및 스트레스 등으로 이어져 대사증후군 유병률 상승과 관련된 것으로 여겨진다[12]. 이러한 대사증후군 유병률 감소 방안 중 하나로 지방을 에너지원으로 이용하는 유산소 운동과 탄수화물을 에너지원으로 하는 근력 운동의 실천이 수반되어야 함을 제안한다. 운동이 대사증후군에 미치는 효과 연구에서 걷기를 비롯한 유산소 운동은 혈중 HDL-콜레스테롤 상승, 혈압강하, 체지방량 감소, 인슐린 민감도 상승 등의 효과가 있었고, 근력 운동은 인슐린 생산 증대, 혈중 LDL-콜레스테롤저하, 체지방 감소 및 체지방 분해 작용의 효과가 있었다[32]. 따라서 본 연구에서 걷기를 비롯한 유산소 운동과 근력 운동 실천 비율이 높은 군에서 대사증후군 유병률이 낮게 나타남에 따라, 완경 여성에게 지금 바로 걷기부터 운동을 시작해야 함을 의미하는 결과라 여겨진다.
대상자의 인체계측 및 대사증후군 구성요소와 위험인자 관련성 분석 결과에서 전신비만 및 복부비만 대상자는 MetS군에서 57% 이상을 차지하였다. 대사증후군 구성요소인 허리둘레, 혈압, 공복 혈당 및 혈중 중성지방 농도는 대사증후군 위험인자의 개수가 많은 군일수록 증가한 반면 혈중 HDL-콜레스테롤 농도는 유의하게 감소하였다. 이처럼 대사증후군 위험인자 개수가 많은 군일수록 구성요소 값이 증가 또는 감소한 것은 본 연구의 대상자가 대사증후군 위험인자 개수에 따라 분류되었기 때문이지만, 완경 여성에게 허리둘레, 수축기 혈압, 확장기 혈압, 공복 혈당 및 혈중 중성지방의 농도 감소와 혈중 HDL-콜레스테롤 농도 증가를 위한 방안 제시 및 심도 있는 연구가 이루어져야 할 것으로 생각된다.
완경 여성의 식행동과 대사증후군 위험인자 관련성 분석에서 통계적으로 유의성을 보인 변수들은 외식 빈도, 영양표 시제 인지 및 이용이었으며, 이들 변수를 다변량 로지스틱회귀분석한 결과, 외식 빈도 ‘주 2회 이하’를 기준으로 했을 때 ‘주 5 ~ 6회’는 NOR군에 비해 Pre-MetS군이나 MetS군에 속할 확률이 약 50% 감소하였고, 영양표시제 ‘미인지’시는 약 2.5배, ‘미이용’시는 약 1.5배로 NOR군에 비해 MetS군에 속할 가능성이 높았다. 일반적으로 외식은 가정식보다 칼로리, 단순당, 나트륨, 지방이 높은 반면 필수 미량영양소의 비율이 낮아. 외식 빈도가 높은 경우 만성질환의 위험이 높고, 특히 단맛 선호로 인한 과도한 과당 섭취는 대사증후군의 위험을 높일 수 있다[33]. 하지만 본 연구에서 외식 빈도 ‘주 5 ~ 6회’에서 Pre-MetS군이나 MetS군에 속할 확률이 약 0.5배 낮게 예측된 것은 대상자의 영양표시제에 대한 높은 인지율 및 이용율과 연관된 결과로 여겨진다. 이는 Kang 등[34]이 주장한 영양표시제를 확인한 그룹에서 대사증후군 유병률이 낮았다는 보고가 이를 뒷받침 한다. 이로써 영양표시제란 소비자들이 식품의 영양적 가치를 근거로 합리적인 식품을 선택할 수 있도록 돕는 제도로 외식이 일상화된 현대사회에서 식품 및 음식을 선택할 때 영양표시제를 활용하여 그 재료가 갖는 실제적 가치를 바탕으로 합리적인 선택을 할 때 대사증후군 유병률 또한 낮아질 것으로 사료된다.
또한 완경 여성의 영양소 섭취상태와 대사증후군 위험인자의 관련성을 종합해 볼 때, 첫째는 유의한 차이는 없었지만, 에너지를 비롯하여 칼슘, 비타민 A, 니아신 등은 적게 섭취한 반면 탄수화물, 인 및 나트륨은 기준량 이상으로 섭취하여, 영양불균형을 이루고 있었다. 둘째로, 영양소 섭취상태와의 관련성에서 통계적 차이를 나타낸 양적수준 평가에서는 지방섭취량, 단일(다가)불포화지방산 섭취량, 지방의 에너지 비율 및 리보플라빈의 섭취량에서 대사증후군 위험인자 감소와 관련성이 있었고, 질적수준 평가에서는 리보플라빈, 단백질, 칼슘, 인의 4종 영양소의 NAR과 리보플라빈 INQ 1종에서 관련성이 나타났다. 선행 연구에서 불포화지방은 인슐린 민감도 개선 효과가 있다고 하였고[35], 지방의 적정 에너지 비율은 체지방 축적에 영향을 주지 않으면서 동시에 탄수화물의 에너지 비율을 낮출 수 있는 범위인 18 ~ 40%가 적정하다고 주장하였다[36]. 따라서 완경 여성의 대사증후군 예방을 위해서는 저지방 식단보다 지방의 에너지 비율이 20 ~ 30%인 불포화지방산이 풍부한 식단이 효율적일 것으로 여겨진다. 또한 양적, 질적 수준의 평가 모두 에서 대사증후군 위험인자를 낮추는 영양소로 밝혀진 리보플라빈은 대사증후군 구성요소인 고혈압[10] 및 복부비만[37] 유병률의 감소 효과 뿐 아니라 혈장의 호모시스테인 농도를 조절하여 심장질환의 위험을 낮추었고[38], 식이염증지수 연구[39]에서는 리보플라빈이 풍부한 항염증식이가 당뇨병의 위험도를 낮추는 역할을 하였다. 이러한 결과들은 불포화지방산과 리보플라빈이 대사증후군 위험인자 감소 효과를 보인 본 연구 결과에 뒷받침되었다.
또한 섭취의 적절성을 질적 수준으로 평가한 결과에서, 대사증후군 위험을 낮추는 영양소는 단백질과 칼슘으로 MetS군에서는 이들 영양소의 질적 수준이 낮았다. 많은 선행연구에서 단백질 섭취 부족은 면역력 저하, 근감소증 및 내당능장애를 보고 하였고[40], 칼슘의 섭취 부족은 인슐린 저항성[41]을 높였다. 더구나 완경 여성의 경우 생리 기능적으로 단백질 합성 및 칼슘의 흡수가 저조하므로 단백질과 칼슘의 충분한 섭취는 대사증후군 뿐만 아니라 뼈 건강을 위해서도 절실하게 필요한 영양소로 사료된다. 따라서 완경 여성의 영양소 섭취상태와 대사증후군 위험인자는 불가분의 관계로 대사증후군 유병률 감소를 위해서는 무엇보다 섭식 교정을 통한 부족한 영양소의 충분한 섭취가 이루어져야 할 것으로 사료된다.
본 연구는 단면조사에 의한 결과이므로, 대사증후군 위험인자와 건강행태, 식행동 및 영양 상태와의 인과관계 평가에 제한점이 있다. 또한 대사증후군 위험인자 영향을 인구사회학적 특성, 건강행태, 식생활 및 영양소 섭취량에 국한하여 분석하였으므로 확대 해석에도 제한적이다. 하지만 국민건강영양조사의 대규모 데이터를 활용하여 일부 지역에 편중되지 않고 전국에 있는 완경 여성을 대상자로 연구한 점에서 강점이 있고, 완경 여성의 건강을 위한 식생활과 건강행태를 확인할 수 있었던 점에서 의의가 있으며, 이에 완경 여성 대상의 건강관리 교육의 기초자료에 활용 될 수 있을 것으로 기대된다.
본 연구는 완경 여성을 대상으로 대사증후군 위험인자 개수에 따른 식습관과 영양소 섭취상태 등을 비교 분석하여 대사증후군 관리에 필요한 식생활을 비롯한 생활양식 개선을 위한 기초자료를 제공하고자 설계되었으며, 연구의 주요 결과는 다음과 같다.
1. 대상자의 대사증후군 유병률은 33.7%였고, 전체 대상자의 완경 평균 연령은 49.6세였다. MetS군은 다른 두 군에 비해 외식 빈도(P < 0.001)와 영양표시제 인지율(P < 0.001) 및 이용율(P < 0.05)이 낮았다.
2. 대상자의 리보플라빈 섭취량(P < 0.05)과 단백질 NAR, 칼슘 NAR, 인 NAR, 리보플라빈의 NAR은 대사증후군 위험인자 개수가 많은 MetS군에서 낮았다(P < 0.05). 9종 영양소의 MAR은 NOR군과 Pre-MetS군 0.80, MetS군 0.77이었고(P for trend = 0.046), 리보플라빈 INQ는 MetS군에서 1.14로 유의하게 낮았다(P < 0.05).
3. NOR군을 참조 집단으로 하고 연령을 보정한 Model 1과 연령, 교육수준, 가계소득을 보정한 Model 2에서 ‘주 2회 이하’외식 기준에서 주 ‘3 ~ 4회’외식 시 NOR군에 비해 MetS군에 속할 오즈비는 Model 1에서 0.39(95% CI:0.196-0.763)이었고, Model 2에서는 0.48(95% CI:0.239-0.956)였다. 영양표시제 ‘인지’를 기준으로 했을 때, ‘미인지’시 NOR군에 비해 MetS군에 속할 오즈비는 Model 1에서 2.52(95% CI:1.467-4.320)였다. ‘이용’을 기준으로 했을 때, ‘미이용’시 NOR군에 비해 MetS군에 속할 오즈비는 Model 1에서 1.53(95% CI:1.011-2.307)였다.
4. NOR군을 참조 집단으로 하고, 연령을 보정한 경우, 단일불포화 지방산과 다가불포화지방산 섭취량이 1 g씩 증가할수록 NOR군에 비해 MetS군에 속할 확률이 각각 3%(95% CI:0.946-0.991, 95% CI:0.942-0.993) 감소할 것으로 예측되었다.
이상의 결과에서, 완경 여성의 대사증후군 위험인자 개수감소는 불포화지방, 단백질, 리보플라빈, 칼슘 등의 영양소 섭취상태가 양호하고, 영양표시제 인지 및 이용하는 것과 관련이 있는 것으로 나타났다. 따라서 완경 여성 대상의 영양교육에 섭식에 대한 올바른 방안 제시가 이루어져야 할 것으로 사료된다.
 , 이미성
, 이미성 , 박미연
, 박미연
 , Mei-Sheng Li
, Mei-Sheng Li , Mi-Yeon Park
, Mi-Yeon Park



 KSCN
KSCN
 Cite
Cite